Parodontitis: Was Sie über die Zahnfleischentzündung wissen sollten
Letzte Änderung: 25. Mai 2023
Die Parodontitis ist eine entzündliche Erkrankung des Zahnhalteapparats, die unbehandelt zu einer Lockerung der Zähne und im schlimmsten Fall sogar zu Zahnverlust führen kann. Die gute Nachricht: Mit regelmäßiger Prophylaxe beim Zahnarzt und einfachen Maßnahmen zuhause können Sie einer Parodontitis effizient vorbeugen. |
| So sollte gesundes Zahnfleisch aussehen |
Bei Parodontitis handelt es sich um eine Entzündung des Zahnhalteapparats, die zu einer
Lockerung der Zähne führt. Ausgelöst wird sie durch Bakterien, die sich bei
unzureichender Mundhygiene am Zahnfleisch anlagern. Eine stark zuckerhaltige Ernährung, Alkohol- und Nikotinkonsum oder ein schwaches Immunsystem können eine Parodontitis begünstigen.
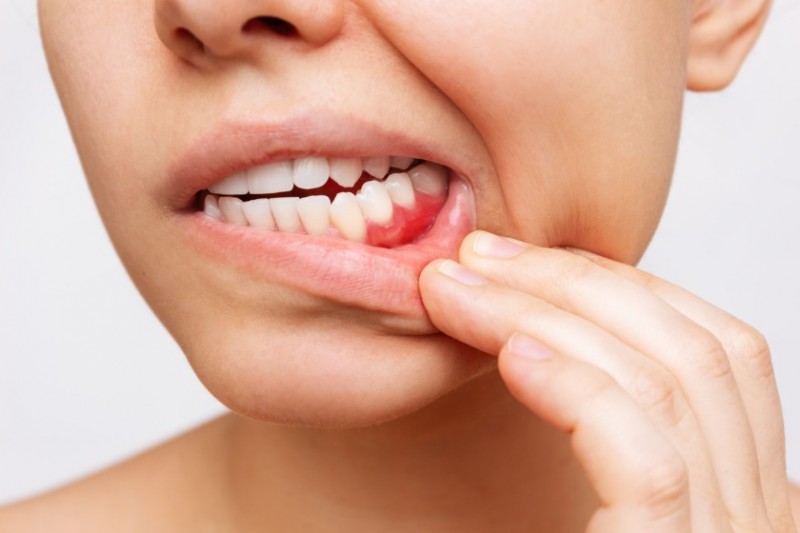
Erste Anzeichen von Parodontitis sind meist Zahnfleischbluten sowie Rötungen und Schwellungen am Zahnfleischsaum. Schreitet die Entzündung fort, werden Zahnfleischschwund und tiefe Zahnfleischtaschen sichtbar, die Zähne sehen dann oft länger aus und können schmerzen. Zusätzlich machen sich oft Mundgeruch und ein unangenehmer Geschmack im Mund bemerkbar.
Bei älteren Menschen, Diabetikern und Frauen in der Schwangerschaft besteht ein
erhöhtes Risiko für die Zahnbettentzündung. Wird Parodontitis nicht behandelt, droht Zahnverlust. Zudem kann sich die Entzündung ausweiten und ernsthafte Erkrankungen in anderen Bereichen auslösen.
Parodontitis: Was Sie über die Zahnfleischentzündung wissen solltens
Die Parodontitis ist eine
entzündliche Erkrankung des Zahnhalteapparats, die unbehandelt zu einer
Lockerung der Zähne und im schlimmsten Fall sogar zu
Zahnverlust führen kann. Die gute Nachricht: Mit regelmäßiger
Prophylaxe beim Zahnarzt und einfachen Maßnahmen zuhause können Sie einer Parodontitis effizient vorbeugen. In diesem Beitrag beantworten wir Ihnen die wichtigsten Fragen zum Thema:
- Was löst eine Parodontitis aus und an welchen Stellen kann die Entzündung entstehen?
- Was sind typische Symptome von Parodontitis?
- Welche Ursachen bewirken eine Zahnbettentzündung?
- Wie lässt sich das Parodontitis-Risiko verringern?
- Bei welchen Personen besteht ein erhöhtes Risiko für Entzündungen im Mundraum?
- Wie gestaltet sich der Ablauf einer Parodontitis-Behandlung und welche Therapie-Optionen stehen zur Auswahl?
- Wie ist der Verlauf einer Parodontitis?
- Was ist bei der Versorgung mit Zahnersatz nach einer Parodontitis-Therapie zu beachten?
Parodontitis: Eine bakteriell bedingte Entzündung des Zahnhalteapparates
Bei einer Parodontitis kommt es zu einer
Entzündung des Zahnhalteapparats, auch
Zahnbett oder in der medizinischen Fachsprache Parodontium genannt. Das komplexe System besteht aus Zahnfleisch, Zahnzement, Zahnfach und Wurzelhaut und sorgt dafür, dass der
Zahn stabil im Kiefer verankert ist. Ausgelöst wird der entzündliche Prozess durch
Bakterien, die sich bei unzureichender Mundhygiene im Zahnbelag sammeln. Die giftigen Ausscheidungsprodukte der Bakterien können in den Zahnhalteapparat eindringen und Parodontitis verursachen.
Je nachdem, wo die Entzündung entsteht, werden zwei Krankheitsbilder unterschieden:
- Die marginale Parodontitis beginnt mit einer Entzündung des Zahnfleischsaums und breitet sich entlang der Wurzel in das Zahnbett aus. Die Bakterien dringen also von „oben nach unten“ vor. In der Zahnmedizin spricht man von parodontalen Läsionen.
- Die apikale Parodontitis entsteht durch eine Entzündung in der Zahnwurzelspitze, die sich seitwärts in das Zahnbett ausbreitet. Man bezeichnet das als endodontale Läsionen.
In manchen Fällen sind Zahnfleisch und Zahnwurzel entzündet. Die sogenannten
Paro-Endo-Läsionen können sich gegenseitig verstärken. Der Entstehungsort der entzündlichen Prozesse spielt eine entscheidende Rolle bei der Behandlung der Parodontitis.
Parodontitis und Parodontose: Kleiner, aber feiner Unterschied
Die Begriffe „Parodontitis“ und „Parodontose“ werden in der Regel gleichgesetzt und nicht unterschieden. Bei beiden Krankheitsbildern liegt ein Zahnfleischrückgang vor. Aber es gibt eigentlich einen kleinen Unterschied: Die Parodontitis ist eine entzündliche Erkrankung, worauf die Endung „-itis“ bereits hinweist. Bei einer Parodontose hingegen liegt kein akuter Entzündungsprozess vor.
Hier ein Vergleich der beiden Zahnfleischerkrankungen:
Vergleichskriterien | Parodontitis | Parodontose |
Charakterisierung | Entzündungsprozess | Zahnfleischrückgang mit Übergreifen auf Knochen |
Verlauf | schnelle Entwicklung mit frühen ausgeprägten Symptomen | langsame Entwicklung, manchmal über Jahre |
Ursache | oft mangelhafte Mundhygiene | u.a. (Stoffwechsel-) Erkrankungen, genetische Vorbelastung oder bestimmte Medikamente |
Auftrittsort | ein oder mehrere Zähne | oft Ober- und Unterkiefer |
Zahnfleisch | geschwollen und gerötet, häufig Zahnfleischbluten | meist keine Rötung und Schwellung, Zahnfleischbluten eher selten |
Zahn | Zahn kann beweglich sein, lässt sich aber mit entsprechender Therapie wieder festigen. | Zu Beginn sind die Zähne kaum beweglich, je weiter der Zahnfleischrückgang voranschreitet und die Zahnhälse freiliegen, desto mobiler die Zähne. |
Schmerzen | vorhanden | nicht vorhanden, eventuell Reizempfindlichkeit (Kälte, Wärme, Berührung) |
Maßnahmen | Linderung und Genesung | Es handelt sich um eine chronische Erkrankung, die dauerbehandelt werden muss, um den Zerstörungsprozess des Knochens zu verlangsamen. |
Diese Symptome treten bei einer Parodontitis häufig auf
Tückisch an Parodontitis ist, dass die Erkrankung oft über einen längeren Zeitraum unbemerkt verläuft.
Erste Warnsignale für eine Entzündung des Zahnhalteapparates sind
Zahnfleischbluten und eine sichtbare
Rötung und Schwellung des Zahnfleischsaums.
Zu typischen Parodontitis-Symptomen zählen zudem:
- Zahnfleischrückgang, der sich häufig durch Schmerzen beim Kontakt mit heißen und kalten, süßen und sauren Speisen äußert,
- Bildung von Zahnfleischtaschen,
- Mundgeruch,
- unangenehmer Geschmack im Mund und
- Zahnschmerzen.
Die Lockerung eines oder sogar mehrerer Zähne sowie Zahnfehlstellungen weisen auf eine bereits
fortgeschrittene Parodontitis hin.
| Symptome einer Parodontitis |
Häufige Ursachen und Einflussfaktoren für die Entstehung einer Parodontitis
Bei der Parodontitis handelt es sich um eine Entzündung, die von bestimmten Bakterien im Mundraum ausgelöst wird und vom Immunsystem nicht mehr ausreichend bekämpft werden kann. Verschiedene Faktoren wie
- eine unzureichende Mundhygiene,
- gesundheitsschädigende Angewohnheiten und
- ein geschwächtes Immunsystem
können das Risiko einer Parodontitis-Erkrankung nachweislich erhöhen.
Falsche oder mangelnde Zahnhygiene als Hauptauslöser einer Parodontitis
Mangelnde Mundhygiene ist der größte Risikofaktor für eine Parodontitis.
Regelmäßiges Zähneputzen mit geeigneter Zahnbürste und Zahnpasta sowie die
Reinigung der Zahnzwischenräume mit Zahnseide oder Interdentalbürstchen beseitigt Zahnbelag (Plaque), der sich nach den Mahlzeiten auf der Zahnoberfläche absetzt.
Der
Zahnbelag ist eine Brutstätte für Bakterien, deren saure und giftige Ausscheidungsprodukte die Entstehung von Karies und entzündlichen Prozessen im Mundraum fördern. Zudem verhärtet der Zahnbelag, wenn er nicht regelmäßig entfernt wird. Durch die Einschließung von Mineralien bildet sich
Zahnstein, dessen raue Oberfläche einen günstigen Nährboden für Bakterien darstellt.
| Richtige und regelmäßige Mundhygiene kann Parodontitis vorbeugen. |
Eine gestörte Bakterienflora der Mundhöhle begünstigt die Entstehung von Entzündungen
Im Mundraum eines Menschen befinden sich
hunderte verschiedene Bakterienarten. Solange sie im Gleichgewicht sind, richten sie keinen Schaden an, sondern erfüllen wichtige Funktionen wie die Zersetzung von Nahrungsmittelresten und den Abbau von Säuren. Verschiedene Faktoren können das komplexe System jedoch aus der Balance bringen:
- Einseitige Ernährung mit stark zuckerhaltigen Speisen und Getränken: Zucker ist für die schädlichen Bakterien, die den Mundraum besiedeln, die ideale Ernährungsbasis und sie können sich ungehemmt vermehren. Als Abfallprodukte produzieren sie aggressive Säuren, die den Zahnschmelz angreifen und mit der Zeit Karies entstehen lassen.
- Alkohol fördert das Wachstum schädlicher Keime und unterdrückt die Vermehrung gesundheitsfördernder Bakterien. Zudem können alkoholische Getränke die Mundschleimhaut reizen und entzündliche Prozesse begünstigen.
- Rauchen verändert ebenfalls die Mundflora. Das gilt nicht nur für Tabakrauch, sondern auch für das Verdampfen von Liquids der E-Zigarette.
- An Piercings im Mundraum können sich bei mangelhafter Pflege leicht Speisereste ablagern und Bakterienherde bilden. Ein ungünstig platzierter Mundschmuck kann außerdem durch die stetige Zug- oder Druckbelastung zu Zahnfleischrückgang beitragen und die Entstehung von Zahnfleischtaschen forcieren.
Nimmt der Anteil schädlicher Mundbakterien zu, kann sich eine Zahnfleischentzündung entwickeln, die häufig die Vorstufe einer Parodontitis darstellt.
Ein geschwächtes Immunsystem hat Einfluss auf die Entstehung einer Parodontitis
Das körpereigene Immunsystem kann Krankheitserreger im Normalfall gut abwehren. Ist es jedoch geschwächt, können sich die gefährlichen Bakterien schnell ausbreiten und Entzündungen hervorrufen. Ursachen für eine geschwächte Immunabwehr können sein:
- Krankheiten wie eine HIV-Infektion (Aids) oder Morbus Crohn
- Medikamente wie blutdrucksenkende Mittel, Antiepileptika oder Immunsuppressiva gegen Abstoßungsreaktionen nach einer Organtransplantation können Zahnfleisch-Wucherungen auslösen, aus denen eine Parodontitis hervorgehen kann.
- Anhaltender Stress und psychische Belastungen beeinträchtigen die Immunabwehr und gehen häufig auch mit einer Vernachlässigung der Zahnpflege, schlechten Ernährungsgewohnheiten und gesteigertem Nikotingenuss einher.
Gibt es einen Zusammenhang zwischen Zähneknirschen und Parodontitis?
Viele Menschen leiden unter nächtlichem
Zähneknirschen (Bruxismus). Von den Betroffenen selbst wird das häufig erst wahrgenommen, wenn erste Abnutzungserscheinungen an den Zahnkronen sichtbar werden. In der Wissenschaft wird diskutiert, ob Zähneknirschen auch entzündliche Erkrankungen im Mundraum fördern kann.
Eine Korrelation zwischen Bruxismus und Parodontitis konnten japanische Forscher von der Okayama Universität nachweisen: Demnach führt das Zähneknirschen zwar nicht zwangsläufig zur Entstehung von Parodontitis, die intensiven Muskelbewegungen dauern bei Menschen mit mittlerer bis schwerer Parodontitis aber länger an. Es könnte demnach sein, dass durch die intensive mechanische Belastung der Zähne das Fortschreiten einer bereits bestehenden Parodontitis vorangetrieben wird.
| Eine Schiene verhindert nächtliches Zähneknirschen |
Wie Sie Ihr Parodontitis-Risiko reduzieren können
Mit wenigen einfachen Maßnahmen können Sie einer Entzündung des Zahnhalteapparats gezielt vorbeugen. Neben
- regelmäßiger, sorgfältiger Zahnpflege und Mundhygiene,
- gesunder Ernährung und
- dem Verzicht auf schädliche Genussmittel,
bietet der Zahnarzt
wirksame Prophylaxe-Maßnahmen an, mit denen sich
unangenehme Beschwerden vermeiden oder entzündliche Prozesse im Mundraum zumindest frühzeitig erkennen und behandeln lassen.
Wertvolle
Experten-Tipps für Zuhause und weiterführende Informationen zur Parodontitis-Vorbeugung erhalten Sie in unserem Magazin-Beitrag zur
„Parodontitis-Prophylaxe“.
So können Sie erkennen, ob bei Ihnen ein erhöhtes Parodontitis-Risiko besteht
Bestimmte Personengruppen sind besonders anfällig für Parodontitis: